El calcio y fosfato son elementos muy importantes pues participan en la homeostasis de los organismos, por lo que es vital la regulación de sus concentraciones. Por ejemplo, el calcio participa en la contracción muscular y conducción nerviosa, mientras que el fosfato es parte de los nucleótidos que consituyen al ADN o ATP. En la regulación del calcio y fosfato del organismo, existen 3 hormonas implicadas de manera relevante: hormona paratiroidea (paratohormona), calcitonina y calcitriol (forma activa de la vitamina D).
Tanto el calcio como el fosfato pueden ser ingresados a través de la dieta o puedes ser liberados de lugares donde se almacenan como resultado de estímulos hormonales. En el organismo existen diferentes formas de almacenamiento del calcio y fosfato, sin embargo, la mayoría se encuentra en el tejido óseo constituyendo a la hidroxiapatita (Ca10(PO4)6(OH)2).
En el plasma sanguíneo el calcio se encuentra en en forma libre ionizada, unido a proteínas y formando complejo con aniones (puesto que el calcio ionizado es un catión). Sin embargo, de las tres, solo la forma libre ionizada es la fisiológicamente activa. Las glándulas pituitaria, tiroides y paratiroides, los riñones, tracto gastrointestinal, hígado y piel, se encuentran entre los órganos y tejidos que participan en la regulación de dichos elementos.
Paratohormona
En la parte dorsal de la glándula tiroides existen cuatro lóbulos que constituyen a la glándula paratiroides. Cuando se disminuyen los niveles de Ca2+ plasmáticos, se estimula la liberación de la paratohormona (PTH), la cual es una hormona peptídica ( de 84 aminoácidos). Dicha hormona tiene como blanco a las células encargadas de la remodelación ósea (osteoblastos y osteoclastos), teniendo como como efecto global la estimulación de la resorción del hueso, promoviendo la liberación de calcio y fosfato, e incrementando por lo tanto las concentraciones sanguíneas de dichos iones. Asimismo, la PTH tiene como diana las células renales, en las cuales activa a la a la enzima 1-alfa-hidroxilasa para que esta catalice la conversión de la vitamina D en su forma activa, pues lleva a cabo la conversión de la 25-hidroxi-vitamina D (calcidiol) hacia 1-alfa,25-dihidroxicolecalciferol (calcitriol), (forma activa de la vitamina D).

Figura 1. Blancos de la paratohormona. La PTH tiene como efecto en tejido óseo la liberación de calcio y fosfato proveniente de la disolución de la hidroxiapatita. Asimismo, en células renales estimula la conversión a la forma activa de la vitamina D, el calcitriol.
Función de PTH en hueso a detalle
Los osteoblastos y osteoclastos son células encargadas de la producción y degradación del tejido óseo (remodelación ósea). Los osteoblastos tienen en su superficie el receptor de la paratohormona, que al acoplarse desencadenan tres funciones principalmente: induce la proliferación de los osteoblastos, estimula la expresión del ligando de Rank (RANKL) e inhibe la expresión de osteoprotegerina (OPG). En los osteoclastos por su parte se encuentra presente el receptor RANK, cuando dicho receptor se une con su ligando (RANKL) se estimula la proliferación de osteoclastos y su diferenciación. Además, el factor estímulante de colonias de macrófagos-granulocitos (M-CSF) puede acoplarse a otro receptor en los osteoclastos, denominado cFMS, mediante este mecanismo también se puede estimular los procesos mencionados previamente.
Cuando estos estímulos se llevan a cabo, los osteoclastos maduran y se vuelve multinucleados. Dichos osteoclastos maduros pueden liberar HCl- (ácido clorhídrico) en la superficie ósea, lo que promueve la disolución o desmineralización del tejido, liberando así a los iones de calcio y fosfato.

Figura 2. Relación de la PTH con la liberación de calcio y fosfato al promover indirectamente la actividad de los osteoclastos.
Calcitriol
En la piel constituyendo parte de nuestras membranas tenemos a lípido 7-Dehidrocolesterol, cuando los rayos UV del sol hacen contacto con esta molécula lo convierten a vitamina D3 (colecalciferol), el cual viaja hasta el hígado donde es metabolizado para ser convertido en 25-hidroxi-vitamina D (calcidiol); el calcidiol es enviado a los riñones donde se cataliza su conversión hacia calcitriol. El calcitriol tiene una serie de diferentes blancos como tejido óseo, al cual estimula para que libere Ca2+ y PO4-, así también inhibe la liberación de PTH a través de la paratiroides, estímula al tracto gastrointestinal para que incremente la absorción de calcio y fosfato y estimula a las células renales para que incrementen la reabsorción de calcio (Figura 2).

Figura 3. Efectos del calcitriol respecto a la regulación de calcio y fosfato y la inhibición de otras hormonas.
Calcitonina
Esta hormona peptídica (constituida por solo 32 aminoácidos) es sintetizada por las células parafoliculares de la gándula tiroides. Tiene un efecto opuesto a la PTH, por lo que disminuye la concentración de Ca2+ sanguíneo. Su síntesis y liberación es estimulado por la grastrina (que es sintetizada por el duodeno, estómago y páncreas) así como por los incrementos en la concentración de Ca2+ sanguíneo.
Tiene efectos en varios tejidos diana. En el tracto gastrointestinal disminuye la absorción de calcio, en hueso inhibe la actividad de los osteoclastos y la reabsorción renal de Ca2+.

Figura 4. Función de la calcitonina. Esta péptido tiene una función antagonista a la paratohormona pues inhibe la reabsorción ranal de calcio así como su absorción gastrointestinal e inhibe la actividad de los osteoclastos, al mismo tiempo que promueva la de los osteoblastos.
En resumen la vitamina D y PTH son hipercalcemiantes pues incrementan los niveles de Ca2+ sanguíneo, mientras que calcitonina es una hormona hipocalcemiante.
Osteoblastos, osteoclastos y enfermedad periodontal.
El hueso alveolar se encuentra en constante remodelación y el balance entre su formación-degradación se logra gracias a la función de la OPG secretada en gran cantidad por los osteoblastos, lo que permite que la perdida total de hueso se compense con la cantidad de hueso formado (homeostasis ósea). Sin embargo, enfermedades como la periodontitis pueden favorecer la pérdida de este balance, permitiendo la sobreexpresión de RANKL con respecto a OPG, lo que tienen como efecto indeseado una mayor actividad de los osteoclastos y por lo tanto, la pérdida del hueso que consituye al soporte de los dientes (Figura 5).
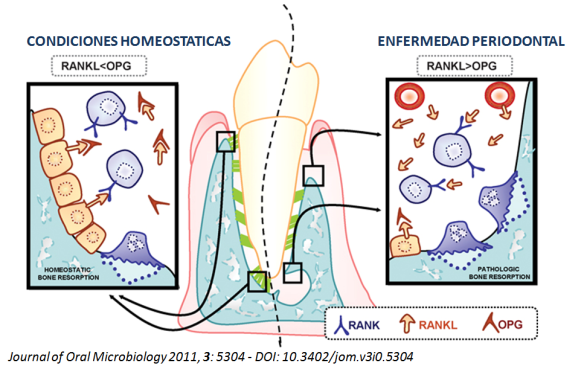
Figura 5. En condiciones inflamatorias como en la periodontitis, se puede perder el balance entre la formación y degradación del hueso, lo que conduce a la pérdida del tejido óseo de soporte.
